کودکان فراوانی با بیماریهای قلبی زاده میشوند. این مشکلات آنها را در طول زندگی محتاج جراحیهای متعدد میکند. زیرا اعضای پیوندی فعلی که جایگزین رگهای ناقص آنان میشود، همراه قلب و دیگر اعضای بدنشان رشد نمیکنند.
رابرت ترانکیلو از دانشگاه مینسوتا که هدایت این پژوهش را به عهده داشته، میگوید: کودکان اینچنینی ممکن است در طول رشد، به پنج مرتبه عمل قلب باز برای جایگزینی اعضای ناقص نیاز داشته باشند و همین درد و رنج شدیدی را بر خود کودک و خانوادهاش تحمیل میکند.
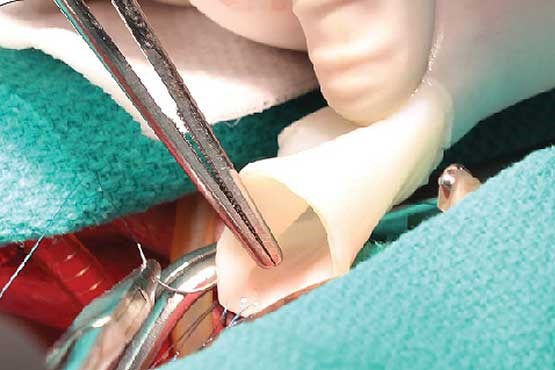
جنس رگهای مصنوعی
رگهای خونی مصنوعی ترانکیلو از ژلهایی ساخته شده که با سلولهای زندهای موسوم به فیبروبلست غنی شده است. کلاژن نوعی پروتئین سخت است و مهمترین پروتئین بافت همبند به شمار میآید. سلولهای زنده مذکور، تارهای کلاژنی که عامل اصلی قوت پوست است را به نوعی عصارهگیری میکند. ژل برای تبدیل به آرتری یا رگ، دور میلههایی کوچک پیچیده شده و در راکتور زیستی پرورش داده میشود که تمام گرما و مواد مغذی را برای رشد آن فراهم میکند.
قبل از این که بتوان رگهای مصنوعی را به بدن پیوند زد، آنها را با مایع مخصوصی شستوشو میدهند تا از هر سلول زندهای عاری شود. در غیر این صورت، بدن بیمار واکنش ایمنی نشان داده و عضو را پس خواهد زد. این فرآیند یک تیوب کلاژن انعطافپذیر به دست میدهد که میتوان تا زمان عمل جراحی در یخچال حفظش کرد.
آزمایش رگها
تیم آمریکایی برای تست رگهای خونی آزمایشگاهی، آنها را به سه بره پیوند زدند. در حین جراحی، رگهای مصنوعی را جایگزین بخشهایی از آرتری ریوی کردند که خون فاقد اکسیژن را از قلب به ریه منتقل میکند.
تصویربرداریهای فراصوت طی 50 هفته واپسین، نشانگر رشد طبیعی رگ مصنوعی همراه با جانور بود. سپس وقتی دانشمندان زیر میکروسکوپ به بررسی اعضا پرداختند، شاهد بودند رگهای مصنوعی نیز همچون رگهای عادی، دارای پوشش داخلی و سلولهای عضلانی ظریف شده و وجود الاستین، پروتئینی با انعطافپذیری بالا که انقباض و انبساط رگها را فراهم میآورد، حائز توجه بود.
ترانکیلو به گاردین میگوید: نکته حیرتانگیز این است که سلولهای برههای دریافتکننده، رگها را تقویت میکنند و موجب رشد فیزیکی آنها میشوند. شواهد متعددی هست که بر رشد طبیعی صحه میگذارد. تا اینجا، گروه پژوهنده رگهای متعددی، از دو تا 24 میلیمتر قطر ساختهاند که قلب نوزاد تا بزرگسال را پشتیبانی میکنند.
امتیازات روش جدید
در رویکرد دیگر با استفاده از سلولهای خود فرد، رگهای جدید پرورش مییابد. این پیوندها که به پیوندهای خودمشتق (autologous graft) معروف هستند، هم از نظر مالی و هم زمانی، هزینه زیادی میبرند. زیرا برای هر بیمار باید مختص وی پرورش داده شود؛ در حالی که به گفته ترانکیلو، تنها یک بافتبرداری پوستی قادر است سلولهای لازم برای تولید هزاران رگ خونی مصنوعی قابل انبارکردن را فراهم کند. از آن بهتر، این که به خاطر حذف سلولهای زنده به عنوان اقدام اول پیش از پیوند، میتوان آنها را بدون واکنش پسزننده دستگاه ایمنی به هر بیماری پیوند زد.
کی این روش به بیمارستان میآید؟
تا اینجا همه چیز عالی پیش رفته، اما تا بهینه شدن این رگها برای انسان زمان لازم است. ترانکیلو قصد دارد نتایج را با متخصصان قلب و عروق و اداره غذا و داروی ایالات متحده در میان بگذارد تا برای اقدامات آزمایشگاهی بعدی پیش از آزمایش انسانی تصمیمگیری شود. در حال حاضر، تیم محقق روی رگهای پیچیدهتری کار میکند که به دریچه مجهز هستند. پائول دِ بَنک، مهندس بافت در دانشگاه بَث با اشاره به رگهای مصنوعی رشدکننده، از آنها به عنوان یک اتفاق خوشیمن در صنعت پزشکی یاد میکند و قابل تهیه بودن آسان و کم هزینه این رگها را یک اتفاق خوشایند برای جامعه پزشکی میداند. با این حال، وی نیز تاکید دارد هنوز برای اطمینان از موثربودن آن برای انسانها باید آزمایشهای گستردهتری انجام شود.
به گزارش جام جم آنلاین،پیتر وایسبرگ، مدیر پزشکی بنیاد قلب بریتانیا هم با اشاره به مصائب جراحیهای متعدد قلب کودکان مبتلا به بیماریهای قلبی، روی خوش به این پژوهش نشان داده و از یک پروژه مشابه یاد میکند: محققان بریستول با حمایت بنیاد قلب بریتانیا در حال کار روی طرحی مشابه هستند که طی آن از سلولهای خود کودک برای ساخت رگهای زندهای استفاده میشود که بعدها میتوان از آن برای رفع نواقص مادرزادی بهره گرفت. پژوهش التیام قلبهای شکسته(Mending Broken Hearts Appeal) بنیاد قلب بریتانیا قصد دارد به این پژوهش شتاب ببخشد تا کودکانی که با نواقص قلبی مادرزادی به دنیا میآیند، بتوانند با یک عمل جراحی، زندگی سالمی را تجربه کنند.