آنها به این ترتیب توانستند چگونگی محدود کردن تولید ایمونوگلوبین E توسط بدن انسان جهت جلوگیری از واکنشهای آلرژیک را شرح دهند.
دانشمندان مرکز ملی تحقیقات علمی فرانسه و موسسه بهداشت، درمان و تحقیقات پزشکی فرانسه با همکاری پژوهشگران دانشگاه لیموژ طی تحقیقات جدیدی نشان دادند که تولید ایمونوگلوبولین نوع E توسط لنفوسیتهای B باعث القای توقف تحرک خود و شروع مکانیسم مرگ سلولی در آنها میشود. ایمونوگلوبولینها و یا پادتنها، پروتئینهایی هستند که توسط لنفوسیتهای نوع B در واکنش به معرفی ارگانیزمی از یک ماده خارجی (آنتی ژن) ترشح میشود. این پادتنها که مقادیر بسیار کمی دارا هستند، قویترین سلاح در سیستم ایمنی بدن به شمار میآیند و می توانند به محض افزایش اندکی در سطح خود باعث تحریک واکنشهای ایمنی به شدت تهاجمی و یا آلرژیهای فوری نظیر آسم، کهیر، شوک آلرژیک شوند. نتایج این یافتهها که در ژورنال سل ریپورتز منتشر شده است چگونگی محدود کردن تولید ایمونوگلوبین E توسط بدن انسان جهت جلوگیری از واکنشهای آلرژیک را توضیح میدهد.
پژوهشگران فرانسوی با مهندسی کردن سلولها موفق به درک عملکرد سلولهای ایمنی به هنگام بروز انواع آلرژی از قبیل آسم، کهیر و شوک آلرژیک شدند.
ایمنی بر پایه سلولها، لنفوسیتهای نوع B است که حمل و یا ترشح سلاحهای ضدباکتری و یا ضدویروسی، به نام ایمونوگلوبولینها ( نوع E، A، M و G) و یا پادتنها را بر عهده دارند. اگر چه این سلاحهای ایمنی وظیفه حفاظت را برعهده دارند اما گاهی به اقداماتی علیه انسان دست میزنند. این مورد در پادتن بسیار موثر یعنی ایمونوگلوبین نوع E اتفاق میافتد، که در آن حتی آثار بینهایت کوچک میتواند واکنشهای آلرژیک بسیار شدیدی را آغاز کند. فراوانی ایمونوگلوبینهای نوع E صدهزار بار کمتر از پادتنهای دیگر است.
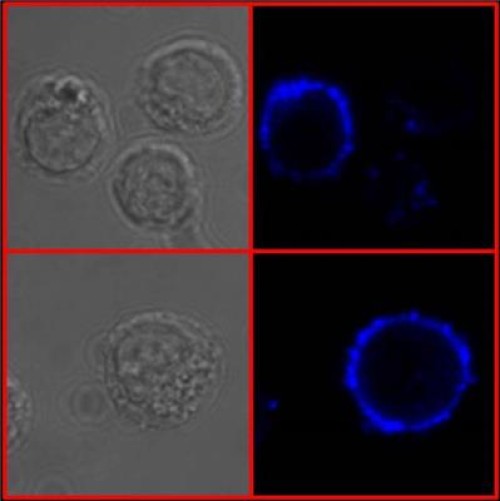
لنفوسیتها که ایمونوگلوبینهای نوع A، G و M را تولید میکنند بیشمار هستند، مانند سلولهای حافظه به راحتی قابل شناسایی و مقاومند. بنابر دلایل نامشخصی، سلولهایی که ایمونوگلوبین E را تولید میکنند نادر هستند و در نتیجه کمتر مورد مطالعه قرار گرفتهاند لذا به منظور درک مکانیزمهای کنترل کننده ایمونوگلوبین E، دانشمندان ابتدا با استفاده از مهندسی ژنتیک سلول را وادار به تولید کردن این پادتن در مقدار زیاد نمودند. سپس موفق به نشان دادن دو مکانیزم اصلی کنترل شدند. آنها کشف کردند که به محض حمل شدن ایمونوگلوبین E روی غشای لنفوسیت B، منجمد شده، متورم میشود، کارکردش را از دست میدهد و علیرغم اینکه لنفوسیتها به شدت پرتحرک هستند در این شرایط ناتوان از حرکت میشوند. در واقع تغییر شکل غشاء، سلول را قادر به تغذیه کردن و خزیدن میکند. دانشمندان همچنین نشان داند که لنفوسیت چندین مکانیزم منجر به آپوپتوز یا مرگ هدفمند سلولی را فعال میکند. این خودکشی باعث از بین بردن سریع لنفوسیتهای حامل ایمونوگلوبین میشود، در حالی که سلولهای دیگر سیستم ایمنی بدن قادرند تا چند سال زنده بمانند.
در طول تکامل، بدن انسان چندین مکانیزم خود تحدیدی در اطراف یکی از قدرتمندترین سلاح سیستم ایمنی خود یعنی ایمونوگلوبین E ایجاد میکند. از آنجا که سلول حامل ایمونوگلوبین E دیگر نمیتواند حرکت کند لذا تنها میتواند برای مدت کوتاهی زنده بماند، به اندازهای که نقش حفاظتی کوتاهمدت خود را در برابر انگلها و سموم ایفا کند. سپس با ارتکاب نوعی هاراگیری (دریدن شکم) خودکشی میکند که تولید ایمونوگلوبین E را به شدت کاهش میدهد و از این رو باعث ایجاد آلرژی میشود. دانشمندان در حال حاضر تمایل به بررسی جزئیات بیشتری در مورد روشهای مولکولی متفاوت حاکم بر فرآیند خود تحدیدی دارند. در واقع، این ممکن است منجر به پدید آمدن اهداف درمانی جدیدی شود که بتوان بروز آلرژی را متوقف نمود و یا حتی باعث کاهش دیگر لنفوسیتهای نوع B پاتولوژیک، همانند آنهایی که در غدد لنفاوی وجود دارند شد.
دستگاه ایمنی بدن
دستگاه ایمنی بخشی از بدن است که وظیفه شناسایی سلولها و مولکولهای خودی را از بیگانه و از بین بردن یا بیخطر کردن آنها را برعهده دارد. بدن با دو روش دفاع غیر اختصاصی و دفاع اختصاصی عوامل بیماریزا و بیگانه را از بین میبرد و مانع بروز بیماری میشود. دفاع غیر اختصاصی در برابر اغلب میکروبها یکسان عمل میکند و نمیتواند میکروبهای مختلف را از یکدیگر تشخیص دهد. دفاع غیراختصاصی شامل نخستین خط دفاع غیر اختصاصی و دومین خط دفاع غیر اختصاصی است.
درصورتی که عوامل بیماریزا از سد دفاع غیر اختصاصی عبور کنند، با دفاع اختصاصی روبهرو خواهند شد. در این مکانیسم، علاوه بر ماکروفاژها نوعی از گلبولهای سفید به نام لنفوسیتها نقش دارند که از سلولهای بنیادین مغز استخوان (مغز قرمز استخوان) حاصل میشوند. لنفوسیتها به طور اختصاصی عمل میکنند، یعنی یک نوع خاصی از عوامل بیگانه را شناسایی و از بین میبرند. لنفوسیتها پس از به وجود آمدن نابالغ هستند و برای کسب ویژگیهای لازم برای شناسایی و مبارزه با میکروبها، باید تکامل یابند. بر اساس محل کسب تکامل، لنفوسیتها را به دو دسته لنفوسیتهای B و لنفوسیتهای T تقسیم میکنند. لنفوسیتهای B در مغز استخوان و لنفوسیتهای T در تیموس تخصص یافتهاند.
لنفوسیتهای بالغ توانایی شناسایی مولکولها و سلولهای خودی را از بیگانه، و نیز مقابله با عوامل بیگانه را به دست میآورند و وارد جریان خون میشوند. لنفوسیتها بر سطح خود دارای گیرندههایی هستند که از لحاظ شکل هندسی مکمل نوع خاصی از آنتیژن (که بر سطح عوامل بیگانه قرار دارد) است. به این ترتیب، هر لنفوسیت، با داشتن نوع خاصی گیرنده، آنتیژن خاصی را شناسایی کرده و از بین میبرد. به همین علت میگوییم که لنفوسیتها به طور اختصاصی عمل میکنند. برخی از لنفوسیتها بین لنف و خون در گردشاند، و برخی دیگر در گرههای لنفی، طحال، لوزهها و آپاندیس جمع میشوند.
ایمنی هومورال نیز بخشی از دفاع اختصاصی است که به مبارزه با باکتریها و ویروسهای موجود در مایعات بدن میپردازد ودر آن لنفوسیتهای B نقش دارند. لنفوسیتهای B هنگامی که برای نخستین بار یه آنتیژنی متصل میشوند، رشد مییابند، تقسیم میشوند و طی تغییراتی به پلاسموسیت و سلولهای B خاطره تبدیل میشوند. پلاسموسیتها پروتئینهایی به نام پادتن ترشح میکنند که در خون محلول هستند. هر نوع پادتن به به نوع خاصی آنتیژن متصل میشود و آن را از بین میبرد. نحوهٔ عمل پادتنها گوناگون است. در بسیاری از موارد پادتن با اتصال به آنتیژنهای سطح عامل بیگانه، از اتصال آن به سایر سلولهای بدن جلوگیری میکند، و موجب میشود میکروب به آسانی توسط ماکروفاژ بلعیده شود. سلولهای B خاطره نیز در بدن در حالت آمادهباش میمانند و درصورت برخورد دوباره با همان آنتیژن، تعداد بیشتری پلاسموسیت و مقدار کمی سلول خاطره تولید میکنند. در نتیجه، پادتن با مقدار و سرعت بیشتر تولید میگردد و مبارزه با شدت بیشتری انجام میگیرد.
مکانیسم ایمنی سلولی نیز به مبارزه با سلولهای آلوده به ویروس و باکتری، و سلولهای سرطانی میپردازد. در این روش، لنفوسیتهای T نقش دارند. این سلولها نیز، پس از اتصال با آنتیژنی خاص، تکثیر پیدا کرده و انواعی از سلولهای T را به وجود میآورند.
گاه توانایی لنفوسیتها برای شناسایی عوامل بیگانه از خودی مطلوب نیست. در پیوند عضو، دستگاه ایمنی عضو پیوندی را بیگانه تلقی کرده و به آن حمله میکند. در این حالت گفته میشود که پیوند پسزده شدهاست. برای جلوگیری از چنین روندی، آنتیژنهای سطح عضو پیوندی باید بیشترین شباهت ممکن را به سلولهای فرد گیرنده داشته باشند. به علاوه، مصرف داروهایی برای تضعیف دستگاه ایمنی نیز تجویز میشود.
آلرژی یا حساسیت از اختلالات دستگاه ایمنی بدن است. در این حالت، بدن در برابر آنتیژنی بیش از حد واکنش میدهد. به آنتیژنی که موجب پاسخی به این شدت از طرف دستگاه ایمنی شود، آلرژن یا ماده حساسیتزا گفته میشود. دانههای گرده برخی گیاهان، گرد و خاک و برخی مواد شیمیایی میتوانند آلرژن باشند.
هنگامی که فرد برای نخستین بار در معرض یک آلرژن قرار میگیرد، لنفوسیتهای B او فعال شده و پادتنی را ترشح میکنند. این پادتن، پس از ترشح، بر سطح ماستوسیتها قرار میگیرند. در صورتی که فرد بار دیگر در معرض همان آلرژن قرار گیرد، آنتیژنهای آن به پادتنهای موجود بر سطح ماستوسیتها میچسبند. این موجب میشود تا سلول ماستوسیت گرانولهای حاوی میانجیهای التهابی به خصوص هیستامین را آزاد کند، آزاد شدن این میانجیها علایم آلرژی را به دنبال دارد: تورم، خارش، آبریزش بینی و چشم، قرمزی، تنگی نفس، …
در یک نوع اختلال به نام خود ایمنی نیز دستگاه ایمنی بدن سلولهای خودی را بیگانه تلقی کرده و به تخریب آنها میپردازد. این واکنش ممکن است در اثر تولید نابهجای پادتنهایی باشد که علیه مولکولهای سطح سلولهای بدن ترشح میشوند.
بیماریهای خود ایمنی ممکن است بر بخشهای مختلفی از بدن تأثیر بگذارند. به طور مثال، در بیماری اماس دستگاه ایمنی به پوشش اطراف سلولهای عصبی مغز و نخاع حمله میکند. دیابت نوع یک نیز نوعی بیماری خود ایمنی است که در آن جزایر لانگرهانس پانکرآس مورد تهاجم قرار میگیرد.
گاهی ممکن است در یک یا تعدادی از اجزای دستگاه ایمنی نقصی بروز کند. نقص ایمنی ممکن است مادرزادی یا اکتسابی باشد. ایدز مثالی بارز از نقص ایمنی اکتسابی است که در آن سلولهای T کمککننده مورد تهاجم قرار میگیرند و موجب تحلیل قدرت دفاعی بدن میشوند.